 Dr. 阪埜 浩司
Dr. 阪埜 浩司

Dr. 阪埜 浩司
Dr. Kouji Banno
慶應義塾大学医学部 産婦人科学教室
専任講師・婦人科診療副部長
専門:婦人科腫瘍学・細胞生物学・臨床遺伝学



女性の病気すべてが産婦人科医の
対象。守備範囲の広さが魅力
慶應義塾大学の附属校だったこともあり、第一希望医学部、第二希望経済学部と、さして高尚な理由もなく希望を提出し、医学部への進学が決まりました。
産婦人科を選んだのは、よくある話ですが、「内科と外科」両方をできるからです。医学部って広範囲にしっかり勉強する割には、実際に医師になった時に使う知識は、その中のわずかな部分でしかない。各診療科とも、ここからここまでと、担当する範囲が決められているからです。
内科と外科でいえば、たとえば循環器内科で患者の手術が必要になれば心臓外科に、消化器内科は手術が必要になれば、消化器外科に依頼する。でも、産婦人科は依頼する先がないんですよ。感染症も、腫瘍も、良性疾患、悪性疾患も全て診ます。卵胞ホルモンと黄体ホルモン、いわゆる女性ホルモンの分泌を司っているのは脳ですから、卵巣という臓器を理解するためには脳についての知識も必要です。
このように全身が診られて、かつ内科的な薬の治療と外科的な手術と全部やれる。まあ、「男性は診れないだろう」とはよく言われますが、女性に限れば全部診られる。どんな病気の患者さんでも、妊婦になれば、産婦人科の対象ですからね。
また、母子2人の命を同時に救うのも産婦人科ならでは。
うちは法律家の家系で、親類に医療関係者は誰もいません。そうした中で私はわざわざ医者になるのですから、知識と技術を駆使して診断しつつ治療もしたいと思いました。「女性」という限定はありますが、目の前の患者さんを自分で診断して決着をつける。そこにやりがいや面白さを感じて産婦人科を選んだんです。
医師としてのスタートは1992年。その1年後には忙しいことで有名な栃木県済生会宇都宮病院に出張で赴任し、ここで沢山の症例をみることができました。


5年生と一緒に。指導のモットーは「教科書に書いてあることは教えない」。器具から治療法まで、「なぜ、そうなのか」を考えさせる
治すとは何か。子宮や卵巣を取って
真に治したといえるのか
有明の癌研究会癌研究所での研究生だった4年間は産婦人科とは関係ないことをしていましたが、それが逆によかったと思います。私たち医者は診療科の医師としてものを考えるし、診療科ごとに常識ややり方が違うこともある。しかし、「人間の体」も「病気」も本質的には同じ。だから基礎研究に携わっている人は診療科別の縦割りで考えない。たとえば、大腸がんは卵巣がんや子宮がんと同じ腺がん。大腸がんを研究したことで、「他の科では、こうしているのか」と違った角度から卵巣がんや子宮がんをみるようになりました。この成果は大きいと思います。
現在、臨床研究としてもっとも力を入れているのは子宮移植です。すでにサルの自己移植の実験では妊娠が成立しました。2020年の東京オリンピック開催の頃までには技術を確立し、日本で最初の移植を実行してみたいです。
子宮移植は、本来なら生殖医療の研究分野ですが、実際、研究の中心は私たちのような腫瘍の専門医。がん治療で子宮や卵巣を取って不幸になった人たちを大勢見ているからです。例えば、婚約中の女性。治療のために子宮を取れば、婚約はほぼ100%破談です。そういうケースを沢山見れば、「子宮や卵巣を取っても、がんが再発しなければ治ったと言えるのか?」という疑問につきあたります。だから、子どもを産めるように子宮を移植できないものかという発想が生まれてくるわけです。
白血病や乳がんの場合は、子どもがいなければ、治療前に卵子凍結を行うことが一般的になってきました。抗がん剤を投与すると排卵機能が根絶されるので、あらかじめ卵子をとっておいて、治療が終われば卵巣に戻します。将来、子宮移植もポピュラーにしていきたい。このように産婦人科では、「がん生殖」の分野が生まれつつあります。
福沢諭吉先生が残した『贈医』という漢詩の一節に「医師休道自然臣」とあります。病気になったら仕方がないと思うのではなく、そこに英知を駆使して何とかする医師を目指せという意味です。
「がん生殖」や「子宮移植」への挑戦は、まさにそうした医師への道だと私は思います。
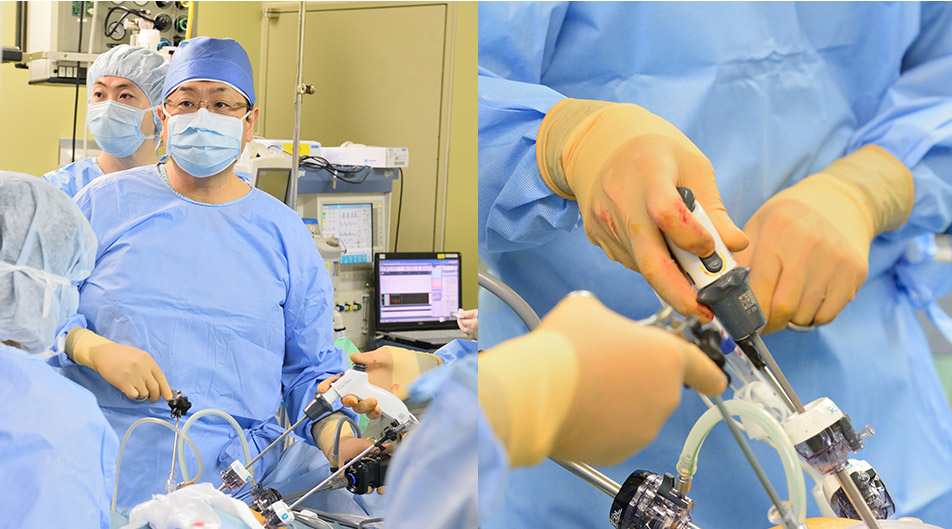
8時間に及んだ腫瘍の手術。前日、起こり得るあらゆる状況とそれぞれの対策を想定しておく。だから何が起こっても対処できる
理屈を考えればひとつの経験が
十の症例経験に匹敵する
医師としての大きな転機は、医師3年目に慶應義塾大学伊勢慶應病院に配属されたこと。症例は少なく、部長は本ばかり読んでいる偏屈な人。当時は全く人気がない病院で、「ビリくじ引いた!」と沈みましたが、ビリくじどころか、ここで学んだ1年が、現在の医師としての力の9割を支えていると思います。
そこで徹底して言われたことは「理屈を考える」こと。「何でこういう治療が推奨されているのか」「なぜ、昔と治療法が変わったのか」「どうしてこの薬を使うのか」……。
若い時は症例が沢山あるところで経験を積みたいと思いがちですが、実は理屈があっての経験。理屈は普遍性があるから、たとえ一例しか経験できなくても、じっくり理屈を考えれば十症例に匹敵する。診たことがない症例でもわかるようになる。だから「この症例は診たことがないからできない」と環境のせいにするのは間違っていると思います。そもそも症例は個々違うので、どれだけ沢山経験しても、理屈を考えなければ体系化されず身に付かない。まさに出張1年目の私がそうでした。沢山の症例を見たはずなのに、経験以外の大きな何かが残っていないんです。
人一倍勉強し、一人前の産婦人科医としてがんの治療に取り組んでいるつもりでしたが、伊勢慶應病院の時、1年間で9人もの患者さんが亡くなり…。この体験は、さすがにショックが大きく、同時に、がんは治せない病気なんだと心底思いました。
がんを治療するためには、その病気を徹底的に突き詰めていかないと歯が立たない。そこで、大学院に進学し、4年間、癌研究会癌研究所細胞生物部の研究生になりました。学生に戻ったので、無給な上に学費もかかり大変でしたが得たものは大きかった。ここでは大腸がんを中心にがんの原因になる遺伝子の改変などをしていました。当時全盛だった「ノックアウトマウス」という手法です。がんの原因になる遺伝子をいじれば、がんをつくるマウスが生まれてくると信じられていましたが、実際は全然生まれてこない。がんは、そんな単純なものではないんだとつくづく思いました。この研究所で勉強したことが、腫瘍の専門医として歩み始めたきっかけです。
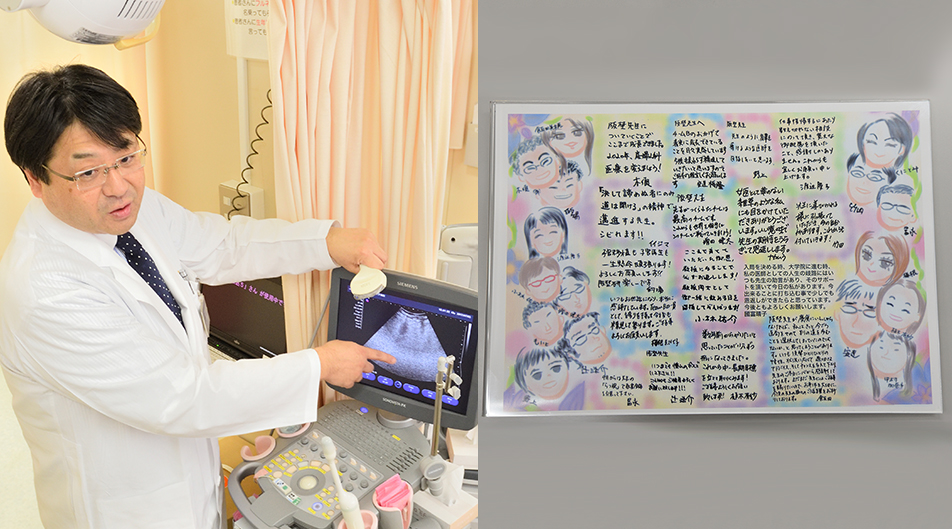

「昨年、父親が他界した時、僕を元気付けようと研究チームのメンバーが書いてくれたんです」。同じ夢を追う仲間同士の強い絆が感じられる
「できるけど、やらない」専門医と
「専門以外はできない」ことは違う
日本産科婦人科学会では幹事長を務めていて、現在、国際貢献に力を入れています。海外の学会は国際貢献が盛んですが、日本はほとんどやらない。「これでアジアのリーダーと言えるのだろうか?」という思いから、学会では2年前にカンボジアでのプロジェクトがスタートしたのです。
カンボジアでは子宮頸がんで亡くなる人がものすごく多い。検診のシステムがないし、そもそも病理を診られる医者が国全体で4人くらいしかいない、という状況でした。ポル・ポト政権下で知識人の多くが殺されてしまったからです。
最初はまず、若い医師に検診のやり方を教えることからでした。昨年、私も現地に指導に行きましたが、ようやく先日、待望だったカンボジア人医師による初の工場での集団子宮がん検診がスタートしたところ。この活動は継続していきますよ。
研究室については2001年から立ち上げ、ひとつのチームをつくっていますが、メンバーの研究テーマは、産婦人科の持ち味を生かして多岐にわたっています。産婦人科学のテーマは高齢女性に多い失禁、骨粗しょう症、産後うつをはじめ、泌尿器科や整形外科、精神科など他の診療科との境界領域も多い。だからこそ、広い視野からのいろんな発想が生きてくるわけです。
海外に行くと、「私は産婦人科腫瘍医です」とか「リプロダクションの医者です」などいう人はいません。みんな「ob-gyn(産婦人科医)」とか「ウィメンズヘルスフィシャン」だと誇らしげにいいます。要するに「腫瘍だけ」「生殖だけ」などと限定せず、何でもできるわけです。でも、日本では、専門化がすすみ、一部の専門領域しかやらない人が増えています。
せっかく「なんでもできる産婦人科」を選んだのにそれではつまらない。そう思ってチームのメンバーには好きなことをやらせています。実際、そこから様々なアイデアが生まれています。子宮移植の研究も、チームの若いメンバーの提案がきっかけで始まりました。
一方で、最近の若い人には、ポイントを集めるような感覚で専門医の資格を集めている人が少なくありません。資格をとることが、ある意味ゴールになっています。
しかし、たとえば産婦人科腫瘍の専門医だからお産もわからない、リプロダクションもわからないでは、新たな発想はでてきません。「リプロダクションはわかっていますが、腫瘍の専門医だからやりません」という人とは、発想の豊かさが全然違うのです。
産婦人科専門医はいわばジェネラルな資格で何でもできるのですから、若い時は、まず医師としての幹を太くしていくことが重要だと思います。サブスペの資格を取得する前に「専門医になることで何をするのか」、「何をしたいから専門医になるのか」…。それを突き詰めることが必要です。サブスペの資格を取得するのは、それからで十分。そして、サブスペの専門医になったあとも、常にジェネラルな幹の部分をみる。若い人には、そのような専門医をイメージしながら目指してほしいですね。
こんな僕でも時々、表彰されたりもするんですよ(笑)。一番嬉しいのは学生たちが選ぶ「Best Teacher Award」。これは毎年狙ってます。
私はやたらと熱く、精神論ばかり唱えているし、時には悪い言葉で相手をわざと撃沈させるくらいきついことも言うので、学生たちに恐れられているのは間違いないと思うんです。臨床実習の学生に関しては、あまりの厳しさ、課題の多さに例年1割くらいが泣きだしますし…。そういう教育者が最終的に「Best Teacher」に選ばれるのも慶應の学生の志の高さと人間的大きさだとも思っています。
座右の銘は「熱をもて、誠をもて」。北里柴三郎初代学部長の言葉です。物事がうまくいかないのは情熱か誠意が足りないから。いい言葉だと思い日々実践しています。



Dr. 阪埜 浩司
Dr. Kouji Banno
1992年 慶應義塾大学医学部卒、慶應義塾大学医学部研修医(産婦人科)。栃木県済生会宇都宮病院医員、慶應義塾伊勢慶應病院、慶應義塾大学助手。1996年 慶應義塾大学大学院医学研究科博士課程入学。癌研究会癌研究所研究生(細胞生物部)。2000年 慶應義塾大学大学院医学研究科博士課程単位取得。2001年 慶應義塾大学助手、2005年 慶應義塾大学助手(医学部産婦人科学・外来医長)、2007年 日本学術会議上席学術調査員、慶應義塾大学助教(医学部産婦人科学・外来医長)、 慶應義塾大学専任講師、2010年 慶應義塾大学医学部産婦人科学教室 教室幹事(医局長)、2017年 慶應義塾大学医学部産婦人科学教室 婦人科診療副部長(現職)
Dr. 阪埜 浩司のWhytlinkプロフィール
Whytlink Specialist Doctors Network
Whytlink【ホワイトリンク】は
“専門医” あるいは
“専門医を目指すドクター” 限定の
プロフェッショナルネットワークです。




