泌尿器科というワンダーランド
そこに足を踏み入れた理由とは?
泌尿器科は “ アリス イン ワンダーランド ” だと、若い先生によく言うんです(笑)。泌尿器科は小さな科で、入り口は狭い。ところがその中に入ってみると、エキサイティングな世界が広がっているんですね。腎がんの治療薬では2008年に分子標的薬が、2016年に免疫チェックポイント阻害薬(ニポルバム)が保険適用になりました。我々は前立腺がんに対して世界初のリプログラミング療法を開発し、医師主導治験を行っています。この療法は、抗がん剤が効かなくなったがんに薬剤を追加投与することで、再び抗がん剤が効くように「リプログラミング」するもので、慶應義塾大学医学部泌尿器科学教室の研究成果です。ほかにも手術支援ロボット「ダビンチ」を使った手術が保険適用になっているのは、前立腺がんと腎がんだけです。
私が “ アリス イン ワンダーランド ” に足を踏み入れようと決意したのは、自分がマイナー志向だからです。当時は、内科や外科に進むのが当たり前、そうでなければ整形外科か産婦人科、小児科に進むという感じでした。でも私は、医局の人数が少ない小さな科がいいと考えた。その中でも泌尿器科を選んだのは、眼科や耳鼻科などと違って、腎臓などの腹部臓器と、膀胱・前立腺などの骨盤臓器を扱っているからです。また外科的な治療と内科的な治療を一気通貫で担当できることや、スペシャリティが高いことも魅力でした。泌尿器科領域のことは、他科の先生にはわからないことが多い。その分、仕事の満足度が高いのでは、と考えたんです。
私が泌尿器科に入局した頃は、手術の手技を学ぶために外科で2年間修行することになっていました。3年目に泌尿器科に戻って感じたのは、研修医も含め1人1人が必要とされていることです。それは泌尿器科が小さな科だからですし、その分教育も行き届いているんですね。この機会を活かそうと必死で学びました。言われたことはすべて“yes”で受けて、集中してやりました。ふり返ってみると、「自分はできないのだから先輩から習おう」という気持ちで素直に取り組んだことが、自分の成長につながったのだと思います。


108個の検体を調べたことで
腎がんの手術法が一変した!
泌尿器科に戻った頃、腎がんの患者さんの検体処理を担当していました。当時は、「腎がんの発生は多中心性」が定説だったので、小さな腎がんでも全摘されていました。ところが摘出された腎臓の検体処理をすると、がんは1カ所しかないんですね。不思議に思って上の先生に相談すると、「多中心性なので全摘が必要。腎臓は2つあるので片方を摘出しても問題ない」と言われました。そのときは「たしかにそうだ」と納得したんですね。ところがその後、慢性腎炎がある腎がんの患者さんを担当しました。腎臓を全摘すると透析の時期が早まるので、部分切除に決まりました。これをきっかけに、私は「腎機能に問題がない患者さんも、全摘の必要はないのでは」と考えるようになったんです。そもそも多中心性という見方が正しいのか?「確認するために研究をしたい」と上の先生に申し出たところ、OKが出ました。
それからは、通常の仕事が終わった後に、腎がんで全摘された108個の検体を数ミリ間隔にカットして調べました。その結果、腎がんは多中心性ではないとわかったんです。それまで多中心性だと言われていたのは、がんが変形してタコの足のような形状になっていた場合、断面にすると、場所によってはがんが複数あるように見えるからです。一方私は、腎臓全体を数ミリ間隔にカットして調べたので、実際には1個のがんであると証明できたのです。その結果、初期の腎がんであれば部分切除で済むようになったわけで、私の医師人生で最もインパクトがある仕事になりました。
この結果を学会で発表したとき、非常に大きな反響がありました。発表から約1年後に開催されたシンポジウムには、まだ医師7年目だった私が、泌尿器科の権威の先生方に肩を並べてシンポジストに選ばれました。さまざまな質問を受けましたが、主要な論文も全て読んでいたのですぐに答えることができました。こういう成功体験ができたことは、さらに学ぼうというモチベーションの源泉になったと思っています。


臨床の知見から
腎がんの本質に迫る
1995年にニューヨーク医科大学泌尿器科に留学して前立腺がんの研究を、さらに1997年にはドイツのデュッセルドルフ大学泌尿器科学で膀胱がんの研究をしました。1998年に日本に戻ったとき、当時の泌尿器科学教授だった村井勝先生から「大家先生には腎がん研究のチーフになっていただきたい」と打診され、すぐに“yes”と答えました。以来、腎がんのチーフとして臨床と研究に取り組んできましたが、膀胱がんや前立腺がんについて学んだことは無駄になりませんでした。なぜなら、ほかのがんと比較することで腎がんの特殊性を理解できたからです。
特殊性のひとつは、発熱などの随伴症状の頻度が高いことです。その背景には炎症があって、特に炎症反応が強い場合、予後が悪いことが知られています。なぜこのような現象が起こるのかを考えるうち、「腎がんの難治性には、サイトカインの分泌に関連した炎症が関連しているのでは?」と思いつきました。それが正しいとすれば、転写因子であるNF-κBやSTAT3などが活性化しているはず。この仮説を証明するための研究を進め、腎がんにおけるNF-κBの活性化は、がんの進展や転移と関連していることを実証しました。
このように腎がんの新たな一面に光を当てることができたのは、炎症と予後の関係について臨床的な知見の蓄積があったからです。まさに臨床が命なんですね。同じことが腎がんの治療抵抗性に関する研究でも言えます。腎がんの患者さんに分子標的薬を継続投与すると、多くの場合、抵抗性が生じて効果が低下します。そのメカニズムを探るために、分子標的薬を使った後に残ったがん細胞の性質を調べたんですね。すると、幹細胞マーカーと炎症性マーカーが高いとわかりました。一般的に、がんの治療で死滅しなかった「がん幹細胞」によって治療抵抗性が生じると言われています。個人的には、腎がんに起因する炎症・がん幹細胞性・治療抵抗性の3つは一体ではないかと考えています。ちょうど3つの顔をもつ阿修羅像のように、腎がんの性質を3つの角度から見ているだけではないかと。大切なのは3つの性質から、腎がんの本質に迫ることだと思います。それが新たな治療法の扉を開くはずです。


学問・実技・人間学
3つを素直に学ぶことが成長につながる!
泌尿器科学教室の教授になったのは46歳のときです。定年まで19年間ある。それだけの時間を使うのだから、本気モードでやろうと。そのためにも、まず、自分が考える泌尿器科の理想像を示すことにしました。それが「1+3」構造です。これを泌尿器科が目指すビジョンとして共有し、地道に推進すれば、診療・研究・教育がバランスよく発展していくはずだと考えたんです。ちなみに「1+3」構造の“1”は泌尿器がん、“3”は良性疾患の3つの領域を示します。
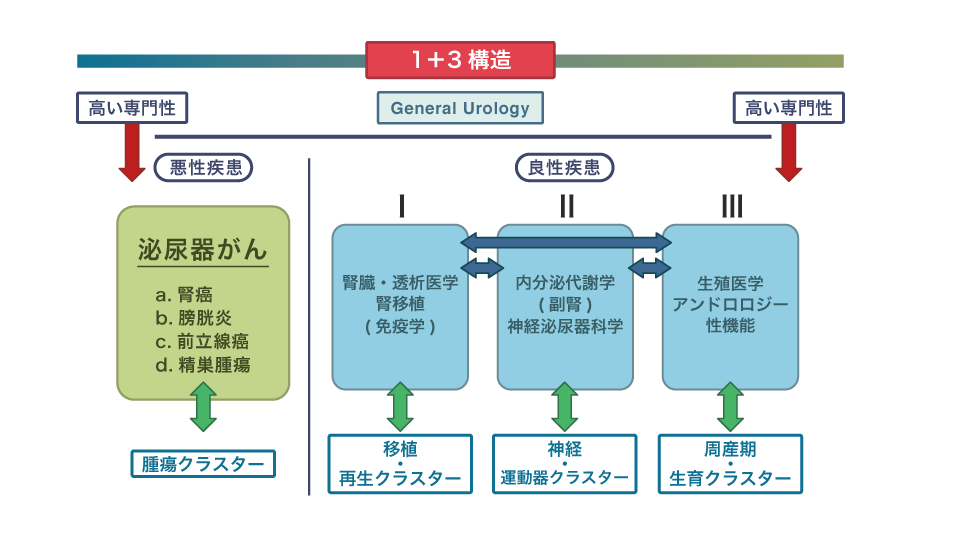 腫瘍クラスターと良性疾患を治療する3つのクラスターをプラスすることで、科内に異分野融合が起こり、化学反応が生まれることを狙いました。たとえば前立腺がんの患者さんに尿失禁が起きたときはⅡの領域で対応できるし、EDの場合はⅢの領域で対応可能です。
腫瘍クラスターと良性疾患を治療する3つのクラスターをプラスすることで、科内に異分野融合が起こり、化学反応が生まれることを狙いました。たとえば前立腺がんの患者さんに尿失禁が起きたときはⅡの領域で対応できるし、EDの場合はⅢの領域で対応可能です。
若い先生方には、いつも「泌尿器科医はすごくありがたい」と伝えているんです。なぜなら腎がん、膀胱がん、前立腺がん、精巣がんのすべてを担当できるからです。私自身、様々ながんの治療に関わることで腎がんの特徴を浮き彫りにできた。学問は、比較なんです。比較を通して、本質が見えてくるんですね。
このことは、「自分とは何か?」という問いとすごく近いんですよ。自分がどういう人間なのか、1人で考えていてもわかりません。様々な人と関わることで、はじめて「自分はこういう人間なんだ」とわかる。若い先生方には、「特に、苦手な人がいたらチャンスだよ」と伝えています。苦手な人を避けるのではなく、その人の懐に入る。「そういう態度で生きていけば、必ず成長できる」と伝えています。まさに学問と人間学は、コインの裏表なんです。だからオンとオフをわけて考える必要はない。私は学問・実技・人間学の3つは、三位一体だと思っています。この3つを学ぶ際に障害になるのが“傲慢”です。“自信”があるのはよいことですが、“傲慢”になると患者さんに対する態度も悪くなる。何よりも、素直に学ぶことができなくなります。私自身、今でも「まだ成長の途中だ」と思っています。だから毎日が新鮮だし、成長を実感できる。朝の目覚めもすごくいいんですよ。それは、仕事が楽しいからです。



Dr.大家 基嗣
Dr.Mototsugu Oya
1987年 慶應義塾大学医学部卒業、慶應義塾大学医学部研修医(泌尿器科)、1994年 医学博士、1995年 ニューヨーク医科大学泌尿器科留学、1997年 独ドイツデュッセルドルフ大学泌尿器科留学、1998年 慶應義塾大学医学部泌尿器科助手、2000年 慶應義塾大学医学部泌尿器科医長(外来担当)、2001年 慶應義塾大学医学部泌尿器科専任講師、2004年 文部科学省研究振興局学術調査官(併任,2006年7月まで)、2007年 慶應義塾大学医学部泌尿器科教授、2013年 慶應義塾大学病院副病院長(医療情報・臨床研究担当)、2015年 慶應義塾大学病院副病院長(医療情報・地域連携担当)、日本泌尿器科学会認定医・指導医、日本腎臓学会専門医、日本癌治療学会がん治療認定医
Dr.大家 基嗣のWhytlinkプロフィール
Whytlink Specialist Doctors Network
Whytlink【ホワイトリンク】は
“専門医” あるいは
“専門医を目指すドクター” 限定の
プロフェッショナルネットワークです。






